|
|
Первичный гипотиреоз (железистый)Ø Наследственный дефект синтеза тиреоидных гормонов. Ø Пороки эмбрионального развития, обусловливающие гипоплазию и аплазию щитовидной железы. Ø Аутоиммунное повреждение железы. Ø Дегенеративные изменения щитовидной железы вследствие инфекционно-воспалительных процессов. Ø Субтотальная и тотальная тиреоидэктомия. Ø Лечение радиоактивным йодом (избыточное введение). Ø Снижение функции щитовидной железы (временное) при лечении антитиреоидными препаратами (мерказолил и др.). Ø Недостаточное поступление йода в организм (эндемический зоб). Ø Метастазы опухолей в щитовидную железу и поражение хроническими инфекциями (туберкулез, сифилис). Ø Нарушение кровообращения в щитовидной железе. Ø Истощение функции железы при длительном гипертиреозе. Ø Избыточное оперативное удаление железы. Ø Нарушение соотношения синтеза трийодтиронина и тироксина с преобладанием синтеза последнего. Клинические формы При наследственном дефекте синтеза тиреоидных гормонов у детей развивается первичный гипотиреоз, известный по клиническим проявлениям как кретинизм. Он характеризуется резким отставанием физического, психического и полового развития, если не предпринять заместительную гормональную терапию. Механизмы развития зоба при кретинизме схематически представлены на рис. 14.
Тяжелые формы гипотиреоза у взрослых носят название микседемы из-за развития универсального слизистого отека. В развитии первичного гипотиреоза после воспалительных процессов и субтотальной тиреоидэктомии большое значение имеют аутоиммунные механизмы. Попадание в кровь тканевых белков щитовидной железы вызывает образование аутоантител, которые обусловливают развитие деструктивных процессов в железе (тиреоидит). Характеризуется атрофией железистой ткани и развитием фиброза. За счет компенсаторной гиперсекреции ТТГ может наблюдаться гипертрофия железы (зоб Хашимото).
Тиреоидиты. Обязательный компонент – воспаление. Разделяются на острые, подострые и хронические. Острые возникают, как правило, в результате гематогенного или лимфогенного распространения кокковой флоры (отиты, тонзиллиты, пневмонии) или асептического воспаления при травмах или кровоизлияниях. Подострый (тиреоидит де Кервена) встречается обычно после различных вирусных инфекций (аденовирусных, инфекционного паротита и др.). Хронический тиреоидит обычно имеет в основе аутоиммунное повреждение железы. Вторичный гипотиреоз (внежелезистый)
Развивается при врожденных или приобретенных поражениях гипоталамо-гипофизарной системы (синдром Шиена, врожденное недоразвитие гипофиза, хромофобная аденома гипофиза, краниофарингиома и т.д.). Часто сочетается с гипогонадизмом и гипокортицизмом.
Другими причинами внежелезистого (периферического) гипотиреоза могут быть: 1) прочная связь тиреоидных гормонов с транспортными белками; 2) выработка антител к тиреоидным гормонам; 3) нарушение рецепции тиреоидных гормонов в тканях; 4) усиление метаболизма тиреоидных гормонов в тканях.
Патогенез клинических проявлений гипотиреоза Дефицит гормонов щитовидной железы приводит к нарушению всех видов обмена: белкового (понижение синтеза и распада белка), углеводного (повышенная толерантность к углеводам, склонность к гипогликемии), липидного (увеличение в крови липопротеидов и холестерина), водно-солевого (задержка воды и натрия в тканях. Задержка воды и натрия, накопление в соединительной ткани мукопротеидов с выраженными гидрофильными свойствами приводят к развитию слизистого отека. В основе всех нарушений лежит снижение окислительных процессов и энергетическая недостаточность, обуславливающая понижение синтеза белков и прекращение роста и физического развития. Нарушение функции вегетативной нервной системы (угнетение ее симпатического отдела) приводит к функциональным сдвигам в деятельности многих органов и систем (брадикардия, снижение моторики ЖКТ, уменьшение потоотделения и т.д.). Наблюдается также снижение психической активности и интеллекта – гипотиреоидная энцефалопатия. Тяжелым осложнением является развитие гипотиреоидной комы, для которой характерно угнетение дыхательного центра, прогрессирующее снижение сердечного выброса, гипоксия мозга и гипотермия, полисерозит (накопление жидкости в серозных полостях). ГЛАВА 10 ПАТОФИЗИОЛОГИЯ ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ И КАЛЬЦИЕВОГО ОБМЕНА
В целом, в обеспечении гомеостаза кальция в организме человека основную роль играют паратгормон (источник – паращитовидные железы), кальцитонин (щитовидная железа) и гормональная форма витамина D3. Схема взаимодействий этих регулирующих влияний представлена на рис. 15. Паращитовидные железы Паратгормон (паратирин) – пептидный гормон, образуемый из препропаратгормона, поэтому возможно определение в крови 3-х форм гормона как отражение этапов расщепления исходных молекул. Основной результат активности паратгормона – повышение содержания в крови ионов кальция, которые, в свою очередь, являются регуляторами секреции гормона (первый контур регуляции). Механизм тормозного влияния ионов кальция на выделение паратгормона состоит из: 1) торможения включения аминокислот в молекулы прогормона при его синтезе; 2) снижения активности ферментов, расщепляющих молекулы предшественников; 3) замедления выведения гормона из клеток железы. Кроме того, описано стимулирующее влияние нервной системы на активность паращитовидных желез, осуществляемое через симпатические нервы.
Механизмы действия Механизмы действия паратгормона до недавнего времени связывали с метаболизмом кальция и фосфора в костях и их реабсорбцией в почках, однако исследования последних лет показали, что он относится к гормонам широкого спектра действия. Его основные эффекты следующие.
1. "Костные механизмы" включают следующие эффекты: Ø активация остеокластов → накопление молочной и лимонной кислот → местный ацидоз → угнетение активности щелочной фосфатазы, способствующей образованию плохо растворимых фосфорнокислых солей кальция (гидроксиапатиты) → образование легкорастворимых молочнокислого и лимоннокислого кальция → вымывание ионов кальция из кости → костная резорбция;
 
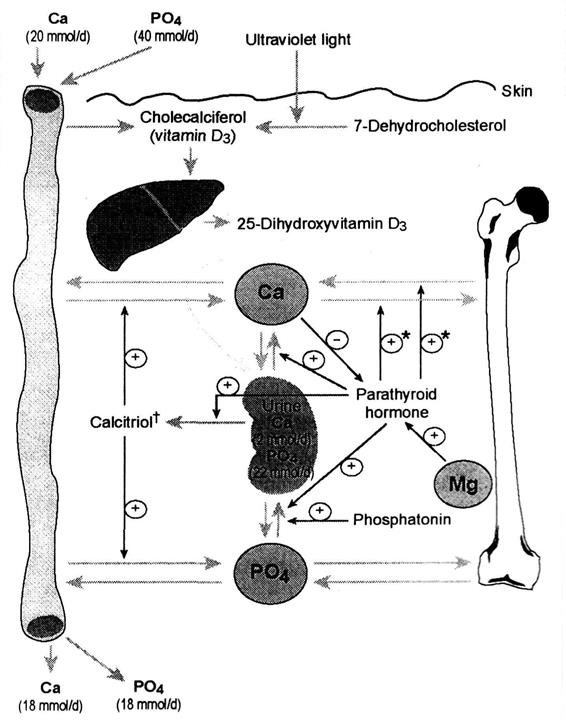
Рис. 15. Регуляция гомеостаза кальция и фосфатов (по P.L. Prince и
Ø угнетение деятельности остеобластов, выделяющих щелочную фосфатазу (инактивация в них лактико- и изоцитратдегидрогеназы); Ø усиление белкового синтеза, необходимое для мобилизации кальция из костей.
2. "Почечные механизмы": увеличение реабсорбции ионов Ca2+ и уменьшение реабсорбции фосфатного иона в почечных канальцах. Результат – снижение содержания этого иона в крови → мобилизация неорганического фосфора из костей → переход фосфора и кальция в кровь. Кроме того, паратгормон стимулирует в почках образование гормонально активной формы витамина D3.
3. Гиперкальциемическому эффекту гормона способствует также усиление реабсорбции ионов кальция в кишечнике.
4. Внекостные и внепочечные эффекты паратгормона. Установлено, что клетками-мишенями для паратгормона служат также нейроны, клетки тимуса, костного мозга, хондроциты, эпителий молочных желез, скелетные мышцы, гладкие мышцы сосудов (в частности, сосудов печени). Под влиянием гормона увеличивается потребление ионов кальция этими клетками. Через изменение внутриклеточной концентрации и распределение кальция осуществляется влияние на функцию митохондрий и активацию клеточного дыхания. Основные формы патологии
Гиперпаратиреоз Первичный гиперпаратиреоз наблюдается при опухолях паращитовидных желез (болезнь Реклингаузена) и клинически проявляется в виде фиброзной остеодистрофии (остеопороза и остеомаляции - размягчения костей). Кроме того, он встречается при множественных эндокринных неоплазиях I типа (синдром Вернера) и II типа (синдром Сиппла). Вторичный гиперпаратиреоз – вторичная гиперфункция и гиперплазия желез при длительной гипокальциемии и гиперфосфатемии. Они возникают при патологии: · почек (хроническая почечная недостаточность, тубулопатия); · кишечника (синдром нарушенного всасывания); · костей (сенильная остеомаляция, болезнь Педжета); · недостаточность витамина D (при наследственных ферментопатиях и др.); · при потере кальция во время беременности или лактации.
  Система охраняемых территорий в США Изучение особо охраняемых природных территорий(ООПТ) США представляет особый интерес по многим причинам...  ЧТО ТАКОЕ УВЕРЕННОЕ ПОВЕДЕНИЕ В МЕЖЛИЧНОСТНЫХ ОТНОШЕНИЯХ? Исторически существует три основных модели различий, существующих между...  Что делает отдел по эксплуатации и сопровождению ИС? Отвечает за сохранность данных (расписания копирования, копирование и пр.)...  Конфликты в семейной жизни. Как это изменить? Редкий брак и взаимоотношения существуют без конфликтов и напряженности. Через это проходят все... Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
|